クリスマスでしたね。

今年は改めてクリスマスの本来の意味を知る機会があり、その結果、長年抱いていたサンタが子どもにプレゼントをあげるなんて意味不明という思いが確信に。笑
「我が家にはサンタは来ません、その代わり私たちからプレゼントをあげます」と子どもたちには説明。これ結果的によかったなぁと思っています^^
ただ、あまりにふざけすぎっちゃった息子は直前で挽回を試みましたが時すでに遅し。プレゼントはなくなりました。泣
私も母ちゃん、一人プレゼントがなくて泣く息子を前に心がぎゅっとしたのも事実です… と思ったら5分後、末っ子にあげたプレゼントで一緒に楽しく遊び出していました。
少しでも悔しい思いをして行動を改めてもらう大事な機会を、私の満足のためにあげるという選択をしなくてよかった…と胸をなでおろし。笑
息子よ、成長してくれよ。
そんな一見冷めた?笑 藤原家ですが、毎日家族で過ごしているので特別なことをしなくてもなんだか心が満たされています。(子どもたちはどうか知りませんが。笑)
今回はワクチンネタですが、そもそも
■感染症を防ぐためにワクチンという一方向の考え方は有効なのか
というところを考えてみました。
肺炎球菌を取り上げていきます。
肺炎球菌って?
肺炎球菌とは細菌の一種です。
この細菌が原因で小児の細菌性髄膜炎が起こることが多く、ワクチンで防ごうと2008年に日本に導入され、2013年から定期接種となりました。
ちなみに、インフルエンザb型(ヒブ)も同様に細菌性髄膜炎を起こす菌としてワクチンが存在しています。
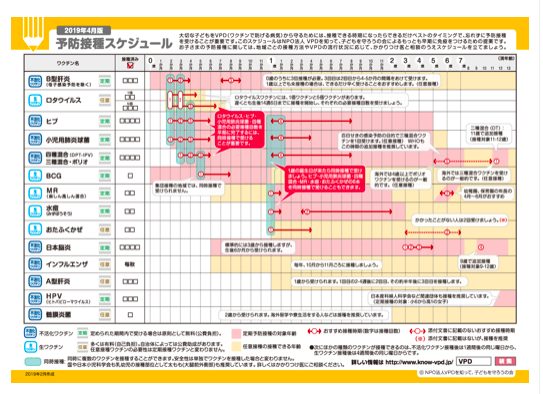
現在、生後2ヶ月からワクチンの接種開始、最初に接種するワクチンがこの2つ(肺炎球菌とヒブ)です。
Know VPD!(ワクチンで防げる病気は防ごう)サイト内の肺炎球菌の説明はこちらです。
内容をピックアップ。
■肺炎球菌による感染症で、小さな子どもがかかる重大で命にかかわるVPDです。子ども、とりわけ2歳以下の子どもは肺炎球菌に対する免疫がほとんどなく、小児の肺炎球菌感染症は重症化することが多くなります。脳を包む膜にこの菌がつく細菌性髄膜炎や菌血症、敗血症、重い肺炎や細菌性中耳炎などの病気を起こします。
■ワクチン導入前の日本では年間約18,000人の子どもが菌血症にかかっていました。
■肺炎球菌がのどなどから体に入って発症します。細菌性髄膜炎になっても早期の症状は発熱と不機嫌くらいで、血液検査をしてもかぜと区別ができないことも多く、早期診断が難しい病気です。その後、ぐったりする、けいれん、意識がないなどの症状が出てきます。診断がついても、抗菌薬が効かない耐性菌が多く、治療は困難です。
■肺炎球菌による細菌性髄膜炎は、死亡が7~10%、後遺症率は30~40%とヒブによる髄膜炎に比べて死亡と後遺症の比率が倍くらい高くなります。
■病気が重いだけでなく早期診断が難しい上に、抗生物質(抗菌薬)が効かない菌も多いので、生後2か月になったらすぐに接種します。生後2か月からヒブ、ロタウイルス、B型肝炎ワクチンと同時接種で開始して、3か月からはさらに四種混合(DPT-IPV)ワクチンを加えて同時接種で受けるのがおすすめです。
この中にも書いてあるように、小児にとって細菌性髄膜炎は命に関わる状態です。特に月齢が小さければ小さいほど重症化します。
その原因菌として肺炎球菌とインフルエンザ菌b型(ヒブ)が多く、そのために、これらのワクチンを打って防ごうといわれています。
一つずつ細かく見ていきます。
1、肺炎球菌は常在菌といえるのか
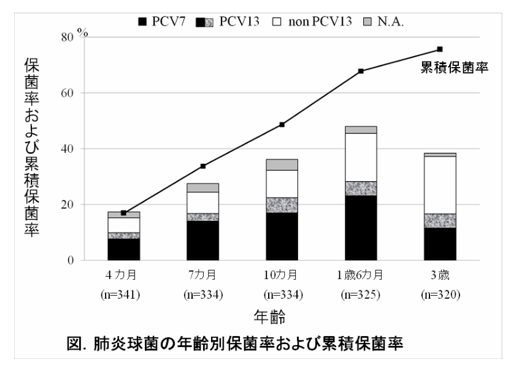
健常小児における肺炎球菌保菌とその危険因子~佐渡島出生コホート研究(SADO-study)~(IASR Vol. 34 p. 57-58: 2013年3月号)より
上記研究によると肺炎球菌という細菌は3歳までに約80%の子どもが保菌したことがあるようです。つまり常在菌ともいえます。
大前提として、常在菌を過剰に問題視する必要はないと私は考えています。
ただ、この常在菌によって細菌性髄膜炎となっている乳幼児が一定数存在していることも事実です。
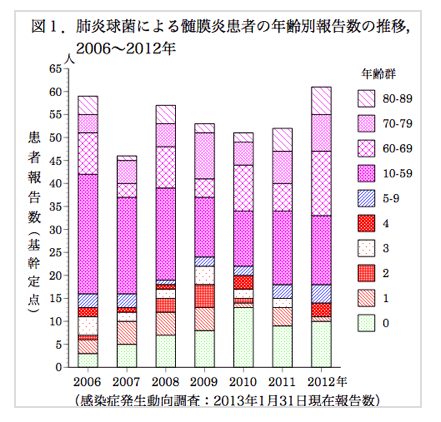
国立感染症HP 肺炎球菌感染症 2013年3月現在(IASR Vol. 34 p. 55-56: 2013年3月号)
少し古いですが上記によりますと、2006年〜2012年では、肺炎球菌による髄膜炎を発症した5歳未満の患者さんは15〜20名/年、報告されています。
先ほどは常在菌を過剰に問題視する必要はないと書きましたが、一方でこの常在菌ともいえる肺炎球菌は私たちに問題を引き起こす可能性も大いにあることも事実であり、ここは軽視してはいけないと思っています。
ここで改めて常在菌、というものについて。
ーーー
健康なヒトは,病原体(通常,疾患を引き起こす能力を有する微生物と定義される)の侵入から宿主を防御する役割を果たしている微生物叢と調和を維持しながら共生している。微生物叢の多くは細菌および真菌であり,常時存在して撹乱されても迅速に回復する正常な常在菌叢と,宿主内で数時間から数週間増殖するが持続的には定着しない一過性菌叢がある。常在菌叢の微生物は,ときに(特に防御機構が破綻したとき)疾患を引き起こすことがある。
(Last full review/revision 5月 2016 by Allan R. Tunkel, MD, PhD)
ーーー
そもそも子どもというのは防御機能(免疫)がまだ未熟です。
だからこそ、子どもの頃は常在菌ともいえる肺炎球菌により、疾患を引き起こすほどにもなる。そしてそれは誰にでも起こり得るとも言えます。
ここで言いたいことは、常在菌だからみんないい人!私たちにとって重要!
…とは言い難いということです。それすらも私たちの体の状態次第で変化します。共生菌となるか、感染源となるか。
どちらかというと、自然派的な考えだと「菌はみんな重要」という意識が強く働き過ぎているところがあります。だからといって除菌しすぎることは問題ですが、細菌だけでなく、真菌も寄生虫も、ウイルスも、私たちにとって脅威となる存在でもあることを忘れてはいけないと最近、意識が大きく変わっています。
だからこそ、事前にワクチンで防げるのならば防ごうという考えになるのだと思います。
2、耐性菌という問題
肺炎球菌やヒブによる感染症の問題点として、耐性菌という問題があります。
細菌感染には抗生剤が有効であり、命に関わるような状況では非常に重要な薬です。
その恩恵を大いに受けた現代ではりますが、その反面、耐性菌という問題が今は大きくなっています。
耐性菌についてはこちらのサイトが非常にわかりやすいのでよかったら参考にしてみてください。→どのように耐性化するのか
一部以下に引用します。
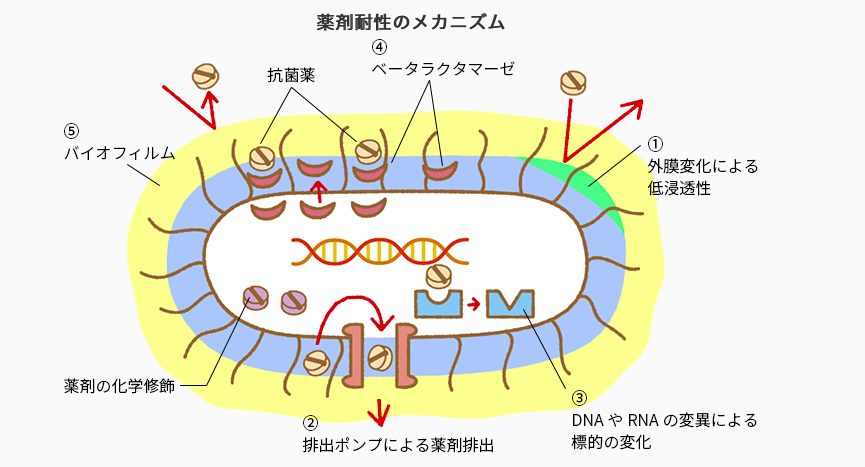

AMR臨床リファレンスセンターより引用
つまり感染症から命を救うために抗生剤の恩恵を受けた。
その反面、予防的という名目での過剰な薬の投与や、長期的な投与があるのも事実です。
例えばただの風邪なのに抗生剤の投与、軽度の感染症での抗生剤投与(発熱も伴わない状態で子どもにすぐに抗生剤が処方されることはよくあります。)、中耳炎などで何ヶ月にも渡っての抗生剤使用など。
常に抗生剤が入ってくれば細菌だって負けてはいられない。抗生剤という薬に負けない体に変化したのが耐性菌。細菌だってただ生きたいだけでいつも同じ攻撃を受けるならば、それに負けない状態に進化しただけ。
耐性菌によって侵襲性の高い感染症に罹患した場合(髄膜炎、肺炎、敗血症など)抗生剤が効きにくくなる。これは非常に問題です。
だからこそ
■そもそも抗生剤を使用しなくてもよいよう感染症にかからないようにしよう
■ワクチンを利用して感染症にかからないようにして抗生剤の使用の機会を減らそう
という意見もあります。
また、細菌が休眠状態に入り、抗生剤が効かない状態にしているとの見解もあります。
つまり「抗生剤で細菌は除去できる」ということにも慎重にならなくてはいけません。そうとは言い切れない場合もあるということです。
3、肺炎球菌は種類がたくさんある
ここでまた肺炎球菌についての話に戻ります。
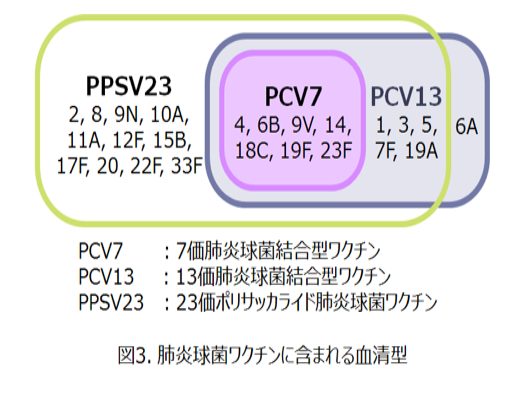
肺炎球菌には、現在確認されているだけで95以上の血清型、つまり95種類以上存在しているようです。
その中で、小児の肺炎球菌は13種類を網羅しています。(当初は7種類を網羅しているPCV7だったが、現在はPCV13となっています。)
ちなみに、高齢者も肺炎球菌は公費負担で接種がありますが、これは23価。小児の13種類よりもさらに多い種類を網羅していることになります。ただこれは小児用とは少し種類が異なりますので、後述します。
ワクチンは侵襲性感染症を起こしやすい血清型を網羅していると言われています。
4、肺炎球菌ワクチンが導入されてからの患者さんの推移
肺炎球菌のワクチンが導入されたのは2008年、
2011年から公費負担が開始、
2013年から定期接種になりました。
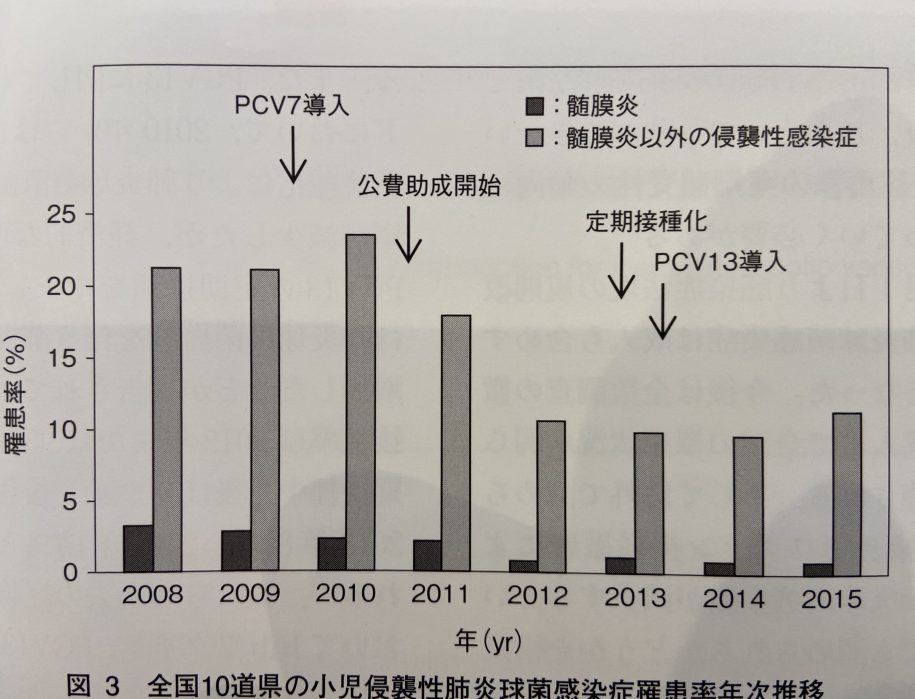
全国10道県の小児侵襲性肺炎球菌感染症罹患率年次推移
厚生労働省研究班分担研究報告書より作成したものを引用(医学のあゆみより)
縦のy軸は10万人に対する罹患率です。
ワクチンが導入されてから、5歳未満の肺炎球菌による髄膜炎、肺炎球菌による髄膜炎以外の侵襲性感染症(肺炎や菌血症など)は減少しています。(ただし、2015年はやや増加しています。その後の推移は以下に書きます。)
つまりワクチンの効果はあると判断できます。
5、ワクチンが導入されてからの肺炎球菌感染症の現状
ワクチンが導入されてから、肺炎球菌による侵襲性の高い感染症は減少していることは事実ですが、現在はどうなっているか。
肺炎球菌には95種類以上の血清型があると書きました。これは肺炎球菌が持っている莢膜という殻のタイプの違いによります。
確かにワクチンで網羅している血清型はワクチン導入後減少していますが、現在はワクチンで網羅していない血清型による感染が増えています。
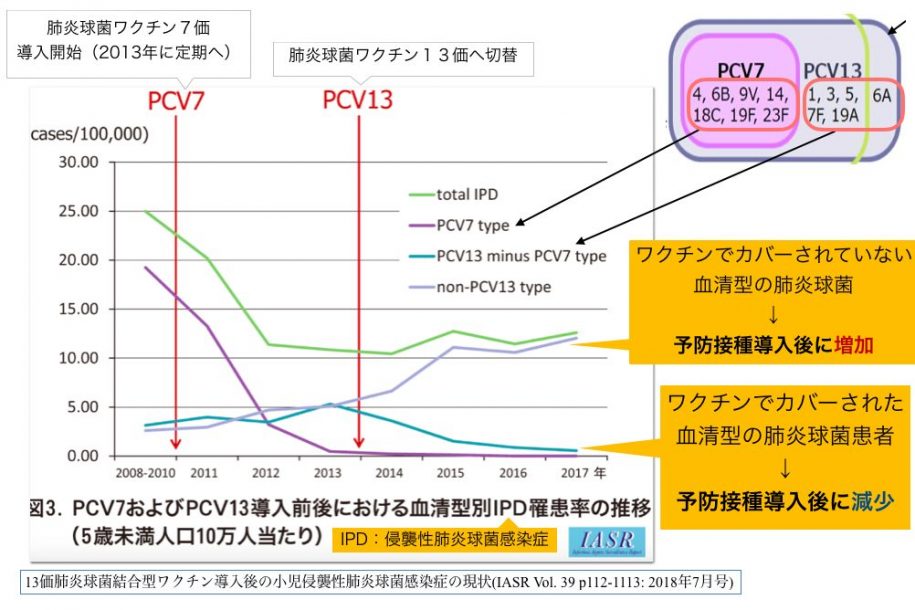
13価肺炎球菌結合型ワクチン(PCV13)導入後の小児侵襲性肺炎球菌感染症(IPD)の現状(IASR Vol. 39 p112-1113: 2018年7月号)
ワクチンが導入されてから、ワクチンに網羅されている血清型は減少しましたが、その反面、網羅していない血清型による感染症が増加。
その結果、すべての血清型による肺炎球菌による侵襲性感染症(緑の折れ線)はワクチンが導入されてから減少しましたが、2015年以降はゆるやかに上昇しています。
そのため、ワクチンで網羅する血清型を増やしていく必要があるとこの引用元の国立感染症HPでは綴られていました。
6、肺炎球菌は耐性菌をつくりやすい
さらに細かく見ていきます。
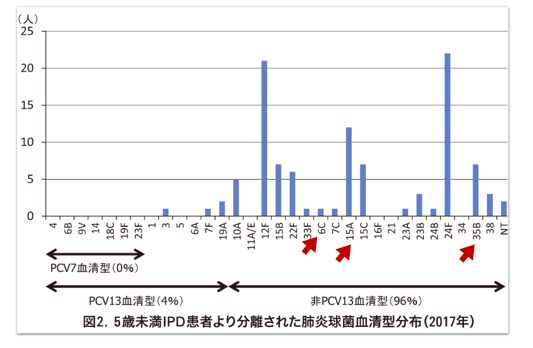
13価肺炎球菌結合型ワクチン(PCV13)導入後の小児侵襲性肺炎球菌感染症(IPD)の現状(IASR Vol. 39 p112-1113: 2018年7月号)
これは2017年の肺炎球菌による侵襲性感染症を起こした人の、血清型別のグラフです。
ワクチンで網羅されていない「非PCV血清型」がほとんどをしめていることがわかります。
ここでさらに注目すべきことが、ワクチンで網羅されていない血清型の中には耐性菌が多いことです。赤印のものが耐性菌と現在認められている血清型です。(医学のあゆみ小児用ワクチン2017より)
肺炎球菌には高頻度に遺伝子組換えが起こる特性があり組換えによる血清型の変化が認められています。
国立感染症HP内の「Capsular switchingを生じた肺炎球菌による肺炎のクラスター感染事例の解析(IASR Vol. 39 p118-119: 2018年7月号)」内には以下のように解説されています。
■肺炎球菌は上咽頭に常在しながら, 菌体外に存在しているDNAを菌体内に取り込み, 自身の染色体上への組換えが行われる
■組換えによる血清型の変化, いわゆるcapsule switchingもしばしばみられる
■短期間の間に複数回の遺伝子の組換えが発生した
つまり、肺炎球菌は我々体の中で血清を変化させている。そしてそれは耐性菌となる可能性が高くなる。
なぜ? もちろん肺炎球菌自身が生き延びるためです。
7、すべての血清型を網羅した肺炎球菌ワクチンを作ればよい?
という意見も聞かれています。果たして可能なのでしょうか?
肺炎球菌の添付文書を見てみます。

13価のワクチンなので、13種類の血清型が入っています。
血清型が増えれば増えるほど、1つのワクチンにより多くの結合蛋白が必要となります。
ちょっとややこしいのですが、大人用の肺炎球菌ワクチン(23価対応)は莢膜多糖体がB細胞のみの免疫応答しか惹起出来ないとされており、B細胞機能の未熟な乳幼児に対して十分な予防効果を発揮出来ません。
一方、子ども用の肺炎球菌ワクチンはそれぞれの血清型の莢膜多糖体を、T細胞依存性抗原であるジフテリア毒素の変異蛋白(ジフテリアCRM197)に結合させています。
その結果、免疫系の未熟な乳幼児においても、B細胞系、T細胞系両者を協働させ十分な免疫を誘導できるよう工夫されています。
つまり肺炎球菌ワクチンでは、血清型の種類を増やせば増やすほど、結合蛋白もその血清型の数だけ必要となります。
多くの結合蛋白が用いられると、それら結合蛋白に対する免疫反応がより優位に起こり、抗結合蛋白抗体産生が抗抗原抗体産生を上まわり、病原体への免疫原性が抑制されるという指摘もあります。(医学のあゆみ小児用ワクチン2017より)
つまり、血清型を増やせば増やすほど、肺炎球菌ワクチンの効果は減退していく可能性が高いということです。
8、侵襲性感染症は増えている?
肺炎球菌ワクチン(&インフルエンザ菌b型ワクチン)は髄膜炎を含む侵襲性感染症を防ぐことが主なる目的のワクチンです。
これらワクチンが導入されてから、細菌による侵襲性感染症患者数はどう推移しているのでしょうか。
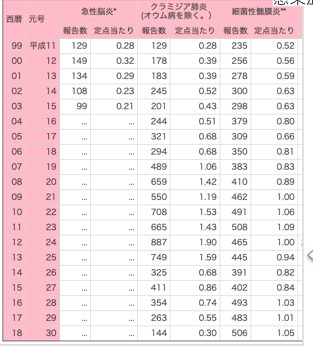
国立研究所 感染症発生動向調査年別報告数一覧(定点把握)より
これは全年齢対象の患者数です。
一番右側が細菌性髄膜炎患者の推移ですが、2013年10月から、細菌髄膜炎患者の中でも、インフルエンザ菌、肺炎球菌、髄膜炎菌による髄膜炎患者さんはここに分類されなくなりました。つまり網羅される疾患が減ったにも関わらず、細菌性髄膜炎の患者数は減少せず横ばい、ややゆるやかに増加傾向です。
つづいて、新たに届け出が必要となった3種類の感染症
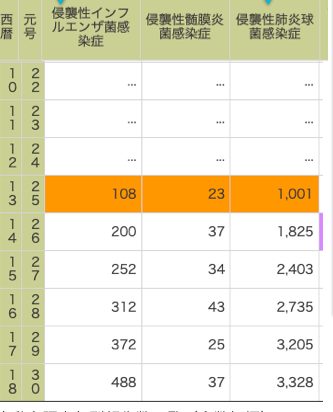
国立感染症 発生動向調査年別報告数一覧(全数把握)より
2013年10月から届け出が必要となったので初年度が少ないのは当たり前です。
ただ、その後も全年齢における侵襲性感染症の患者数は増えています。
ワクチンが存在している肺炎球菌とインフルエンザ菌は5歳未満では患者数は減少していましたが(トピック4参照。インフルエンザ菌のデータは今回は載せてませんが、ワクチン開始後、b型に限っては減少しています。)全年齢での患者数は増加している。
5歳未満の患者数が減少した結果、全体の患者数も減少した、ということならば辻褄が合いますが実際はそうではない。
ここを考察することは非常に重要だと思います。
例えば、これら細菌による影響を受けやすい状態(体の場)となっている、細菌自体がパワフルになっている可能性もある、耐性菌が増えている可能性もある、常在菌の影響を受けるような他の因子が存在している、など…
以上をまとめます。
■肺炎球菌は髄膜炎といった小児の侵襲性感染症を引き起こす原因菌
■肺炎球菌は常在菌である
■ワクチンが存在し、効果は認める
■ワクチンが導入されてからワクチンで網羅されていない血清型による感染が増えてきている
■ワクチンで網羅されていない血清型は耐性菌に変異している
■ワクチンで網羅する血清型を増やしていくことでワクチンの効果は減退する可能性が高い
■ワクチンが導入されてからも全年齢での肺炎球菌を含む細菌による侵襲性感染症は増加傾向
肺炎球菌による感染症になれば抗生剤を使うことになる、その結果、耐性菌が増える、なのでワクチンで予防しようといわれていた。結果的にワクチンによっても耐性菌を増やしていると考えられます。
本来は常在菌であった菌。確かに時にはそれが感染症を引き起こす可能性はある。
でも、それを防ぐため=ワクチン、という一辺倒の考え方は有効といえるのでしょうか。
網羅されていない血清型もワクチンに増やしたらよい?おそらくその結果、ワクチンの効果は今のように発揮することはなくなります。
本当の意味で、肺炎球菌による侵襲性感染症を防ぐためには何が必要でしょうか?ワクチン?日々の生活で免疫力を高めること?
その人の体の状態によってはワクチンは必要な時もあると今は考えています。
でも、それはすべての子どもに当てはまるのでしょうか。
常在菌といわれる菌にまでワクチンは必要なのでしょうか。
ワクチンですべての感染症を防げると思うことに問題はないのでしょうか。
ただ、何かの感染症によって体が不調を伴うことがあることも事実です。細菌や真菌などがもつ毒素は命に関わることもあります。また慢性炎症の原因にもなります。
もちろんそのために、体の場を整えることは大前提として必要です。でもそれだけでは状態を良くするには困難な時もある。その場合、どうアプローチをしていけばよいのか。
その手がかりとして周波数測定器が大きく役立つと考えています。
長い記事となりましたが、ワクチンについて一辺倒に不要と考えていた時期が私にはありました。感染症や症状に対する認識も今は大きく変わりつつあります。
いかにその状態の原因をみつけ、乗り越えていくために有効な手段を考察できるか。
ここが来年のテーマです。
ということで、ワクチンの話に戻って終わります^^
講座では一つ一つのワクチンに指定されている感染症について、データや科学的根拠とともに解説していきます。
その上で、ご家庭で打つ打たないを判断されたらと思っています。
今回のブログは硬く難しく感じたかもですが、実際の講座でよく言われるご感想は質問しやすいかった、といったものが多いです。以下の講座詳細の最後に頂いたご感想を掲載させていただいています。
追記:2021年より全3回の講座となり、パワーアップして再開しています。ワクチンだけでなく、元気な子に育てるために、を根幹とした講座です。小さなお子様がいらっしゃらない方にもぜひ。

